Mye av behandling var tidligere basert på intuisjon, usystematisk erfaring, tradisjon og patofysiologisk rasjonale. Evidensebasert medisin (EBM) ble lansert av behovet for støtte til våre behandlingstilnærminger – gjennom den vitenskapelige metoden. Det var behov for å optimalisere beslutningstakingen med beste tilgjengelige evidens i ryggen. Denne evidensen skulle kvalitetssikres gjennom en trinnvis og tilbakeførende prossess: Tette realistise kunnskapshull (gjennom kritiske spørsmål, studiedesign og evidensnivå), systematisk innhente beste tilgjengelige evidens, kritisk evaluering av evidensen, applikasjon i praksis og evaluering av effekt.
Evidensbasert praksis (EBP) sprang raskt ut fra samme filosofiske plattform som EBM men er en mer interdisiplinær tilnærming som tok inn brukerens perspektiv og kunnskap i enda større grad (begrepene EBP og EBM brukes ofte overlappende i dag). Tradisjonelt er EBP, og da følgelig også Kunnskapsbasert Praksis, definert av tre integrerende prinsipper (kunnskapskilder):
- Den beste tilgjengelige forskningskunnskap vedrørende om en behandling virker og hvorfor en behandling virker.
- Klinisk ekspertise (klinisk vurdering og erfaring) for å raskt identifisere hver enkelt pasients unike helsestatus og diagnose, deres individuelle risiko og nytte av potensielle intervensjoner.
- Klientens (pasientens/brukerens) preferanser og verdier.
Begrepet «evidens» betyr: The available body of facts or information indicating whether a belief or proposition is true or valid (Oxford English Dictionary).
Valget av begrepet «kunnskap» er bevisst fordi det rommer mer enn evidens. Kunnskap kan bl.a. bety viten, lærdom, erkjennelse eller innsikt.
Et sentralt aspekt i kunnskapsbasert praksis er at kunnskapskildene må vurderes i den aktuelle konteksten, og defineres følgelig som å ta faglige avgjørelser basert på systematisk innhentet forskningsbasert kunnskap, erfaringsbasert kunnskap og pasientens ønsker og behov i en gitt situasjon.

Formålet med kunnskapsbasert praksis er å styrke beslutningsgrunnlaget til deg som jobber i helse- og sosialsektoren, og bevisstgjøre hvor du henter din kunnskap fra. Prosedyrer som ikke er basert på oppdatert kunnskap kan i verste fall føre til feilbehandling av pasienter.
Status quo?
Hvis man leser om den norske modellen for kunnskapsbasert praksis med et lite årvåkent øye kan man fint finne støtte for sin egen praksis, uansett hva. Kunnskapsbasert praksis kan oppfattes som et verktøy uten en grunnleggende eksplisitt prosess hvis man lener seg på idéen om tre «pilarer» å velge fra – noe kunnskapsbasert praksis aldri har betydd. I enkleste forståelse foreslår den bare hvilke kunnskaper man kan/skal basere beslutninger på. Enkelte kritikere av modellen har sågar hevdet at klinikerene må inkorporere kunnskap fra 5 områder i enhver klinisk setting. (Jeg kommer tilbake til prosessen)
Når argumenter som «fordi pasienten ønsker det», «vitenskapen har ikke alle svar», «forskningen sier ikke noe om pasienten min», «det funker for meg» og «så lenge pasienten er fornøyd» fortsatt holder stødig stand i kliniske diskusjoner, kan man undre seg over om det er status quo. Slike argumenter synes å starte på et nivå som ikke annerkjenner at kunnskapsbasert praksis nødvendigvis betyr noen prinsipper som skal gi, og forklare, et bedre beslutningsgrunnlag. Eller det eksisterer forskjellige tolkninger, og misoppfatninger (?) om hva kunnskapsbasert praksis er. Til tross for at implementeringen av EBP har rullet over oss i 27 år synes det som om parallelle og uforenelige forståelser eksisterer. – Forskning er «vel og bra», sier behandlere innen helsevesenet, – Men jeg gjør som jeg vil, eller som pasienten vil, for pasienten vet best selv og fordi jeg har erfart.
En ting synes klart: forskjellene i oppfatning av hva kunnskapsbasert praksis er og betyr, fører til stor variasjon i utførelsen av praksis. Dette hemmer det helseprofesjonelle samspill, målet om «best practice» og skaper et mylder av faglige tvetydigheter i den samlede helseinformasjonen til befolkningen. Det er fortsatt mange aktører som ikke «spiller på lag», og som i sin stahet tviholder på kontroversielle behandlingsmetoder og lite plausible kausale mekanismer, eller som i sin iver går egne veier på en måte som utnytter pasientene, som kanskje gjør mer skade enn nytte i det store bildet av overmedikaliseringen i samfunnet.
Klinisk frihet?
Selv om pasientene stadig setter større krav til helsetjenestene, og markedstenkningen og serviceorienteringen gradvis har gjort sitt inntog, er det ikke slik at kundens ønsker og etterspørsel skal oppfylles. Offentlige helsetjenester er ikke en restaurant der pasientene kan bestille behandling fra en meny.
«Herr Fysioterapeut, jeg tror jeg tar dry needling til forrett, massasje til hovedrett og varmepakning til dessert».
N=1 er vanligvis oppfattet som det enkelte kasus eller individ, noe som er naturlig for individuelt tilpasset behandling, men N=1 er ikke en berettigelse for «hva som helst» eller et grønt lys til «klinisk frihet». Roger Kerry og CauseHealth definerer essensen i betydningen av N=1 som kontekstualiseringen av populasjonsdata til det individuelle kasus. Det ‘individuelle’ kan være en enkelt pasient, en subgruppe av pasienter, en hel befolkning, en politikk eller en retningslinje. Det som betyr noe er at «1» er en situasjon der det ikke er noen differensierende kausale faktorer.
Et vanlig argument er at forskningen ikke alltid informerer om, eller passer til, den spesielle pasienten man har på behandlingsrommet. Selvsagt er jo pasienten unik, men argumentene er da gjerne å utelukkende støtte seg på pasientens preferanser eller egen erfaring. Men deltakerne i studier er ikke roboter, de er mennesker og pasienter de også. Selv om forskningen har utfordringer, svakheter og forbedringspotensialer, gjelder den faktisk pasienten din også. Forskningskunnskap er også formell kunnskap og den informerer oss alltid på et eller annet nivå. Den anvendte forskningen er designet for å finne effekt på et utvalg av ideelle pasienter. Vi står nok dermed ikke i fare for å miste behandlinger med udiskuterbar effekt. Hvis pasienten din er mer kompleks enn de i RCT’en, er det bare enda flere og usikre kriterier du skal sjonglere i praksis, og vi vet jo at det allerede er uendelig mange ukontrollerbare faktorer utenfor selve behandlingen som påvirker utfallet. Dessuten er det et poeng at de behandlinger som i virkeligheten er effektive ville vist seg effektiv i majoriteten av studiene.
Mange behandlingsmetoder som fortsatt benyttes i utstrakt grad har robust forskningsbasert dokumentasjon for manglende klinisk betydningsfull effekt eller effekt utover placebo. Man går en fin linje hvis man kontekstualiserer det ned til noe bærekraftig på individnivå i et kunnskapsbasert lys. Når det gjelder kontroversielle behandlingsmetoder er det all grunn til å heller være mer kritisk til sitt eget praksismønster.
Overordnede prinsipper
Det mest sentrale og grunnleggende prinsipp i kunnskapsbasert praksis er pasientsentrert. Den pasientsentrerte metode er en arbeidsform der pasientens bekymringer, forventninger og oppfatninger tillegges stor vekt i både diagnostikk og behandling. I medisinsk praksis er denne arbeidsformen regnet som et ideal.
Overordnet handler kunnskapsbasert praksis om å stille flere og bedre spørsmål om nytten av vår jobb. Det er et redskap for å kunne skille mellom pålitelig og upålitelig kunnskap og det skal fasilitere mestring i å se helheten. Idéen er at når flere jobber kunnskapsbasert vil flere ha nytte av helsetjenestene og med å inkludere brukerens perspektiv innebærer kunnskapsbasert praksis en demokratisering av praksis.
Kunnskapsbasert praksis er således først og fremst en endring fra en tidligere paternalistisk helsetjeneste til en helsetjeneste med mål om empowerment, dvs å bestyrke og stimulere pasienten til å delta i beslutningsprosesser og utøve myndighet der dette er mulig og naturlig, og som er en forutsetning for pasientsentrert. Dette er også i tråd med en biopsykososial forståelsesramme og er etisk begrunnet i sammenfallende verdier som likeverd, respekt og hensyn til pasientens beste. Der den biopsykososiale modellen lærte oss å annerkjente personen (med kroppen), har kunnskapsbasert praksis annerkjent at også brukerens kunnskap og medvirkning er nødvendig.
Motsatsen til pasientsentrert er å følge en på forhånd definert medisinsk fremgangsmåte så snart pasienten har presentert sine plager. Eller det som kan kalles det å være klinikersentrert, der ens (investerte) bias og kliniske identitet nærmest på forhånd tar beslutninger og bestemmer behandlingen før pasienten har kommet inn døren.
Kunnskapsbasert praksis avviser ikke klinisk erfaring
Behovet for denne bekreftelsen (som også grunnleggerne av EBM måtte gi når modellen ble lansert) oppstår når klinikere føler sitt praksismønster utfordret. Det er da de pedantiske vitenskapistene skal settes til veggs. Men stråmannsargumentet om vitenskapisme oppstår stort sett bare når det presenteres negativ evidens vedrørende ens kjære intervensjoner. Se bare på feks diskusjonene om nålebehandling (akupunktur, dry needling) og manuelle terapier. Det er et kjent fenomen at når vi blir presentert med negative bevis som motsier noe vi har sterk tro på, vil det gå av alarmer i oss og av flere grunner skape betydelige kognitive dissonanser.
Velutført kunnskapsbasert praksis avviser ikke klinisk erfaring/ekspertise, tvert i mot. Men, informasjon hentet fra klinisk erfaring bør vurderes og adresseres for bias på samme måte som informasjon fra forskning. Kunnskapsbasert praksis er også å kjenne til de forskjellige biaser og deres betydning for all informasjon en kliniker trenger å vurdere i ens resonneringsprosess. Kunnskapsbasert praksis utfordrer dermed ikke bare klinikeren til å nøye vurdere forskningsresultater, den utfordrer klinikeren til å akseptere egne resonneringsfeil og å anerkjenne sine egne biaser. Jeg vil også påstå at en tilsvarende høy grad av årvåkenhet bør appliseres på pasienten og dens erfaringer og preferanser. Hvis ikke står du i fare for å havne i den terapeutiske illusjonen: «the unjustified enthusiasm for treatment on the part of both patients and doctors». Det innebærer feks at der vi vet at det å imøtegå pasientens forventninger og preferanser er en viktig faktor for god terapeut-pasient relasjon og utfall, trenger vi også å være opmerksom når forventninger og preferanser er barrierer for bærekraftige beslutninger og helseforståelse.
Det er også en misforståelse at kunnskapsbasert praksis prøver å styre klinisk beslutningstaking til en oppskriftsbok. I realiteten krever kunnskapsbasert praksis MER av klinikeren, ikke mindre. Samlebånds- og reprise-virksomhet med unidireksjonale mekanismeforklaringer og et behandlingsredskap for alt, er enkelt og krever i grunn lite. Å være oppdatert på forskningskunnskap, og kunne kritisk analysere, nyansere og evaluere den til konteksten (den gitte situasjonen), bli kjent med sine egne bias og å virkelig være pasientsentrert, er derimot krevende.
Andre misoppfatninger om KBP
Både grunnleggerne av EBP og bl.a. verdensorganisasjonen for fysioterapeuter (WCPT) har pekt på de overnevnte og andre vanlige misoppfatninger. Feks at kunnskapsbasert praksis bare aksepterer randomiserte kontrollerte studier (RCT) som kilde til evidens* og at den oppmuntrer til at intervensjoner som ikke har blitt godt undersøk skal ses på som ineffektive**
*EBM fokuserte opprinnelig på den kritiske vurdering, utvikling av systematiske reviews og kliniske rettningslinjer, og har hatt enorm betydning for forbedringen av kvaliteten i forskning og medisin. Det var opprinnelig ikke noe hierarkisk tvetydighet vedrørende overlegenheten til RTC’er over observasjonsstudier for å bestemme troverdigheten til evidensen for behandlingseffekter. Hierarkiet var basert på metodikk. Men de opprinnelige formuleringene har vært kontinuerlig kritisert og nyansert. Dette har EBM annerkjent, og selv om forskningen fortsatt har utfordringer med feks den ekstern validiteten, promoterer EBM i dag totaliteten av evidensen, dvs at vitenskapen systematisk akkumuleres. Gjennom en utvikling av The GRADE approach (Grading of Recommendations Assessment, Development and Evaluation) gir det et mer sofistikert hierarki og adresserer alle elementer som er relatert til kredibiliteten av forskningen: studiedesign, risiko for bias (styrker og begrensninger ved studiet), presisjon, konsistens, anvendbarhet, publikasjonsbias, effektstørrelse og dose-respons gradering.
GRADE gir også en transparent evaluering av betydningen av utfall av behandlingsstrategier, annerkjennelsen av pasientenes og befolkningens verdier og preferanser, og omfattende kriterier for å oppjustere eller nedjustere sikkerheten i bevisene. Grade annerkjenner dermed også i sin klassifisering egenverdiens variabilitet i pasientenes preferanser.
Selve prosessen
Kunnskapsbasert praksis annerkjenner rollen til alle empiriske observasjoner. Men et sentralt poeng er at den hevder at kontrollerte kliniske observasjoner gir mer pålitelig kunnskap enn ukontrollerte observasjoner, biologiske ekspirimenter eller en individuell klinikers erfaring. Dette er også helt essensielt som grunnlag for bærekraftige helsetjenester og forvaltningen av dem.
EBM har tre grunnleggende episteomologiske (læren om viten og erkjennelse) prinsipper. Basis for det første prinsippet er at all evidens ikke er likeverdig skapt, og at praksisen bør være basert på beste tilgjengelige evidens.
Det andre prinsippet støtter det filosofiske synet om at jakten på sannheten oppnås best ved å evaluere totaliteten av evidensen, i stedet for å velge evidens som favoriserer en spesiell påstand.
Evidens er nødvendig, men ikke tilstrekkelig for effektiv beslutningstaking som må adressere viktige konsekvenser innen de gitte omgivelser og kontekst. Ergo er det tredje episteomologiske prinsippet at klinisk beslutningstaking behøver å ta pasientens verdier og preferanser i betraktning. Det er her den kliniske resonneringen er sentral.
De tre kunnskapskonseptene (forskning, erfaring og pasienten) eksisterer ikke uavhengig av hverandre, men de er ikke skapt på likeverdig grunnlag og dette er en forutsetning for kunnskapsbasert praksis. Vi kan ikke bare velge og vrake blant dem slik som det passer vår tro og overbevisning best.
De tre kunnskapskildene er nødvendige for en fagutøver i praksis, men den beste oppdaterte kunnskap skal brukes samvittighetsfullt, eksplisitt og fornuftig når man tar beslutninger om omsorg for den enkelte pasient. Det betyr å integrere individuell klinisk ekspertise med den beste tilgjengelige eksterne kliniske evidensen fra systematisk forskning. De episteomologiske prinsippene skal guide klinikeren til den mest objektive og nøyaktige informasjonen vedrørende pasienten foran dem. Deretter skal pasientens verdier og omstendigheter vurderes før beslutningen tas om videre handling/plan. Prosessen støttes ikke opp av 3 «pilarer», den er mer som en trakt:
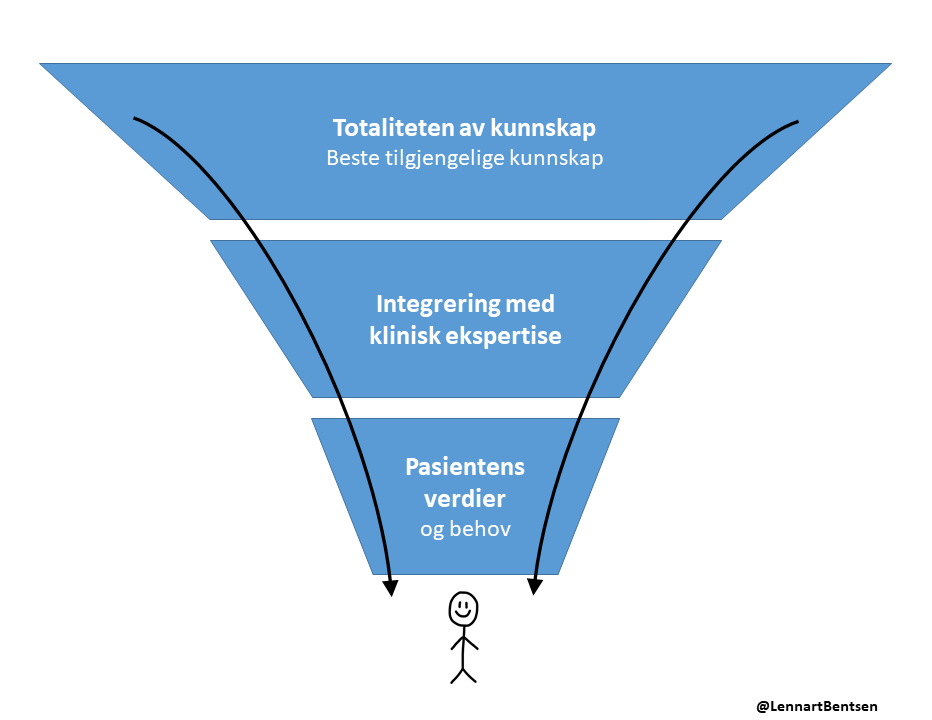
Prosessen i seg selv kan, og skal, være pasientsentrert. Å være pasientsentrert betyr ikke å gi pasienten «hva enn de vil ha», det betyr å innlemme pasienten i beslutninger etter å ha gitt ærlig og hjelpende informasjon på bakgrunn av den beste tilgjengelige kunnskap.
Den kliniske resonneringen er en nøkkel, og kan defineres som:
«en refleksiv resonneringsprosess og analyse utført av et helsepersonell i samarbeid med pasienten med mål om å forstå pasienten, pasientens kontekst og pasientens kliniske problem(er) for å kunne guide kunnskapsbasert praksis.» (fra HER)
To selvsagte prinsipper?
I tillegg til de episteomologiske prinsippene står naturlige vitenskapelige prinsipper for troverdigheten til beslutningstakingen innen kunnskapsbasert praksis.
- Pinsippet om biologisk og vitenskapelig plausibilitet (eller biomedisinsk/biopsykososial plausibilitet) referer til forslaget om årsakssammenheng – et forhold mellom en formodet årsak og et utfall – som er konsistent med eksisterende biologisk og medisinsk kunnskap. Energi fra krystaller, reiki og homeopati er eksempler som ikke oppfyller kravet om biologisk plausibilitet. Klinisk plausibilitet på den andre siden kan finnes gjennom epidemiologiske studier, kasusrapporter og kasusserier, både fra åpne og kontrollerte kliniske studier, men i strengeste tolkning kan man si at en terapiform er tilstrekkelig vitenskapelig plausibel til å fortjene tid og bekostning av endelig testing bare hvis den er enten biologisk eller klinisk plausibel.
- Når robust forskningskunnskap viser fravær av klinisk signifikant effekt (ikke større enn placebo) bør ikke intervensjonen brukes. Dette er et essensielt og udiskutabelt (?) prinsipp innen KBP/EBM.
Gråsonen
**Kunnskapsbasert praksis oppmuntrer ikke til at intervensjoner som ikke har blitt godt undersøk skal ses på som ineffektive, men det er sentrale spørsmål i fysioterapien om hva som skal konstituere beste evidens/kunnskap, om vi spiller på lag og om hvor grensene går for våre profesjonelle rammer.
De fleste av de tradisjonelle behandlingene har vi nå tilstrekkelig kunnskap om (tenk forskning + empowerment + plausibilitet + bærekraftighet). Noen holder stand, andre fases ut, men andre igjen vil stadig trekkes mellom fagtradisjon og oppdatert kunnskap. Men hva med nye behandlingsmetoder? Nye metoder må også vurderes for plausibilitet og settes opp i et risiko vs nytte regnskap, samt vurdere kostnadene. De bør dermed vise seg å
- ha bedre eller lik nytte – og/eller
- ha mindre eller lik risiko – og/eller
- bruke mindre eller like ressurser
enn de behandlingsmetoder vi allerede har. Først når det regnestykket totalt sett går i pluss bør vi innlemme behandlingen i vår praksis. Hvis vi til stadighet innlemmer nye metoder og behandlinger uten en bevisst kunnskapsbasert prosess risikerer vi å smøre fysioterapien ut for tynt. Det finnes mange eksempler på slike behandlinger som ukritisk har blitt inlemmet i vår «verktøykasse» og slører grensene for en troverdig og sammenhengende profesjonsutøvelse.
En tanke til slutt: Konteksten gir også kunnskap
Tenk over KBP med sine kunnskapskilder i en gitt kontekst. Det er også kunnskap det som oppstår i konteksten, i terapeut-pasient relasjonen, det som oppstår i situasjonen, der og da.
Hvis evidensen er «den tilgjengelige mengden fakta og informasjon som indikerer om en oppfatning eller forslag er sann eller valid» ikke kommer fra en ekstern kilde, må den nødvendigvis komme fra en intern kilde, intern til den terapeutiske relasjonen. Dette er da ikke forskningskunnskap.
Denne interne evidensen er framvoksende aspekt fra den fysiske, psykologiske og sosiale interaksjonen mellom to mennesker. En kompleks og ikke lineær prosess. Den beste kunnskapskilden til å «forvalte» denne interne evidensen er din kliniske erfaring.
En analogi er at isfjellet under overflaten er kompetansen du som helsepersonell trenger å ha med inn i et pasientmøte og isfjellet over overflaten som det kondenserte som er relevant for den unike pasienten. Bare at du ikke vet enda hva som virkelig er relevant. Så la oss si at før du møter pasienten sitter du selv med halvparten av kunnskapen du trenger; den grunnleggende kunnskapen, de grunnleggende prinsippene og redskapene for å finne pasienten der han er, og for å hjelpe og for beslutningstaking. Men det kan få deg til å føle deg usikker og utilstrekkelig, for hvordan hjelpe personen forran deg med bare halvparten av kunnskapen du trenger? (Situasjonen er nok ikke like utfordrende for en klinikersentrert praksis, det vet jeg av erfaring). Imidlertid kan den situasjonen også være frigjørende, for pasienten har med seg den andre halvparten av kunnskapen du trenger. Du starter ikke med et kart som ikke passer med terrenget, eller som skal brettes ut over pasienten. Kunnskapen sitter rett forran deg. Ta den og ta også kunnskapen som oppstår der og da. Følelsene, signalene, reaksjonene, adferden, behovene, de tilfeldige hendelsene etc. Bør du handle på dem der og da? Trenger du å finne ut mer om dem? Hva forteller det om pasienten, eller din egen adferd? Er det ressurser eller barrierer for pasienten? Kartet lages sammen med pasienten! (om vi virkelig er flinke nok til å lage kartet er en aktuell diskusjon).
Det er kanskje i denne sfæren, og i gråsonen, vi oftest finner motsetningene og der diskusjonene ofte blir lite fruktbar og ender med større gap i både oppfatninger og i praksis. På den andre siden er det også her de interessante diskusjonene ligger og utfordringene våre er størst. Hvordan hjelpe dem som er vanskeligst å hjelpe? (tenk feks: langvarige eller sammensatte plager, lav mestringsgrad, eksternt kontroll-locus, lav helseinformasjonsforståelse). Det er kanskje her de største kunnskapshullene er og det er her vi opplever paradoksene mellom kunnskapskildene og i praksis, her vi rives mest mellom pasientenes preferanser, ens egne bias og søken etter troverdig støtte.
Det er da essensielt at disse diskusjonene ikke starter på et nivå med cherrypicking av forskning, klinisk frihet og pasientens meny-valg. Vi må tilstrebe å starte på likt nivå og en annerkjennelse av at kunnskapsbasert praksis er noe vi har felles og som har nødvendige prinsipper (og prosess?) – der beslutninger skal fasilitere empowerment og egenmestring i et bærekraftig folkehelseperspektiv.
(det siste får bli en annen diskusjon, for denne bloggen er allerede alt for lang).
Referansene i Luis Gifford inspirert stil: les hva jeg har lest.
(…og/eller lånt fra. Uten sammenligning forøvrig til den fabelaktige Gifford)
Jamtvedt, Hagen & Bjørndal. Kunnskapsbasert fysioterapi – metoder og arbeidsmåter. 2.utgave. 2015. Gyldendal akademiske.
Kunnskapsbasert praksis, Helsebiblioteket. https://www.helsebiblioteket.no/kunnskapsbasert-praksis
Steven J. Kamper. Engaging With Research: Linking Evidence With Practice. Journal of Orthopaedic & Sports Physical Therapy, 2018 Volume:48 Issue:6 Pages:512–513
Roger Kerry (blogg). This house believes that in the absence of research evidence an intervention should not be used. https://rogerkerry.wordpress.com/2015/11/02/this-house-believes-that-in-the-absence-of-research-evidence-an-intervention-should-not-be-used/
Roger Kerry (blogg). Evidence-based physiotherapy, a crisis in movement. https://rogerkerry.wordpress.com/2014/09/29/evidence-based-physiotherapy-a-crisis-in-movement/
Roger Kerry. N=1: Caring for the Person in an Age of Population Health, Pain and Rehabilitation – the Journal of Physiotherapy Pain Association, Volume 2018, Number 45, Summer 2018, pp. 15-17(3)
Guyatt et al. Evidence-Based Medicine A New Approach to Teaching the Practice of Medicine. JAMA. 1992;268(17):2420-2425
Djulbegovic & Guyatt. Progress in evidence-based medicine: a quarter century on, Lancet, Volume 390, Issue 10092, 22–28 July 2017, Pages 415-423
Kenny Vennere (blogg). Scientism and physical therapy. https://www.physiologicalpt.com/physiological/2018/8/22/scientism-and-physical-therapy
Kenny Vennere (blogg). Research subjects are people too. https://www.physiologicalpt.com/physiological/2018/8/11/subjects-are-people-too
Kenny Venere (blogg). Why ineffective treatments persist. https://www.physiologicalpt.com/physiological/2018/4/22/why-ineffective-treatments-persist
Kenny Venere (blogg). Actually, research does apply to your patients. https://www.physiologicalpt.com/physiological/2016/8/16/research-does-apply
Jason Eure (blogg). Sackett’s stool: Misinterpreted and misunderstood. https://www.physiologicalpt.com/physiological/2016/8/17/sacketts-stool
Erik Meira (blogg). Flush your stool down the funnel. https://thesciencept.com/flush-your-stool-down-the-funnel/
David Casaret. The Science of Choosing Wisely — Overcoming the Therapeutic Illusion. N Engl J Med 2016; 374:1203-1205
WCPT. Evidence Based Practice – an overview. https://www.wcpt.org/node/100039
Norsk Fysioterapeutforbund. Hva er fysioterapi? – utdypet. https://fysio.no/Hva-er-fysioterapi/Hva-er-fysioterapi-utdypet
